Ejercicio acuático en pacientes con dolor lumbar crónico inespecífico: una revisión sistemática con metaanálisis
11/04/2024 Entrenamiento personal SALUD POBLACIONES ESPECIALES
Artículo traducido por: Marcos Celada Gómez
Abstract
Este estudio tuvo como objetivo revisar y sintetizar sistemáticamente la evidencia (es decir, capacitación activa [en tierra] y controles no activos [por ejemplo, recibir atención habitual]) con respecto a los efectos del entrenamiento en el agua en pacientes con dolor lumbar crónico inespecífico (NSCLLBP). Se realizaron búsquedas en Web of Science (WOS), PubMed (MEDLINE), EMBASE, EBSCO (SPORTDiscus; CINAHL) y PEDro, sin restricciones de fecha, hasta octubre de 2021. Los estudios incluidos cumplieron con los siguientes criterios: (a) pacientes con NSCLBP (≥12 semanas), (b) intervención basada en agua, (c) grupo de control (entrenamiento en tierra; grupo no activo) y (d) resultados relacionados con dolor, discapacidad, calidad de vida o flexibilidad. El resultado principal analizado en el metaanálisis fue la intensidad del dolor. Los resultados secundarios incluyeron discapacidad, índice de masa corporal y flexibilidad. Se utilizó el modelo de efectos aleatorios, y los valores de tamaño de efecto (ES) se presentan con intervalos de confianza del 95% (IC). Se evaluó el impacto de la heterogeneidad (estadística I²), con valores de <25%, 25–75% y >75% que representan niveles bajos, moderados y altos, respectivamente. Alpha se estableció en p < 0.05. En conclusión, se analizaron 15 estudios (n = 524). Después de la intervención, la intensidad del dolor se redujo en comparación con los controles no activos (ES = −3.61; p < 0.001) y se observó una reducción similar en comparación con el grupo entrenado en tierra (ES = −0.14; p = 0.359). Se observó una disminución mayor en la discapacidad (ES = 2.15; p < 0.001) y un aumento mayor en el alcance sentado (es decir, flexibilidad; ES = −2.44; p < 0.001) después de la intervención en comparación con el grupo no activo. En conclusión, la terapia de ejercicio en agua reduce la intensidad del dolor, la discapacidad y aumenta la flexibilidad en NSCLBP en comparación con sujetos no activos y fue igualmente efectiva en comparación con el ejercicio en tierra para reducir el dolor. Se pueden esperar efectos favorables a ≤8 semanas. Sin embargo, debido a varios problemas metodológicos (por ejemplo, alta heterogeneidad), para mejorar la mayoría de los resultados, no podemos proporcionar más que una recomendación débil a favor de la intervención en comparación con el tratamiento de control.
INTRODUCCIÓN
El dolor crónico se caracteriza por ser constante durante 3 meses o más (87) y tiene una mayor prevalencia en países de altos ingresos (hasta 19% en países europeos) (14), en comparación con los países de ingresos bajos y medios (97). El dolor crónico representa un gran desafío para los sistemas de salud y seguros porque tiende a no mejorar con el tiempo con costos sociales anuales estimados en ∼ 5,000 EUR por paciente (58). Dolor lumbar, con una prevalencia de por vida tan alta como 84% (3,8), puede tener múltiples factores que pueden influir en su desarrollo y gravedad. Esto a menudo conduce a la ausencia de una patología definida en su origen (57), por lo que se diagnostica como “dolor lumbar inespecífico” (21). La mayoría de los pacientes ( ≥ 90% ) con dolor lumbar crónico ( CLBP ) presentarán CLBP inespecífico (NSCLBP) (53) es decir, dolor sin daño clínico identificado, lesión o patología.
Las pautas más recientes para la intervención de CLBP recomiendan el uso de terapias no farmacológicas como primera línea de acción (66,85) debido a su relación costo-beneficio (34). El ejercicio como terapia no farmacológica reduce el dolor y la discapacidad (diferencia media estándar [SMD] = 0.2 – 0.5 ), con evidencia moderada en personas con NSCLBP (20). El ejercicio acuático puede ser particularmente adecuado para personas con NSCLBP debido a las propiedades de flotabilidad, resistencia y presión hidrostática informadas por el agua (16). Por ejemplo, la flotabilidad puede contribuir a reducir la carga axial en la columna vertebral, facilitando la ejecución de movimientos que pueden ser dolorosos cuando se realizan en tierra (10), mientras que el efecto hidrostático del agua puede favorecer la mejora del edema periférico y la analgesia (potencialmente por la reducción de la actividad del sistema nervioso simpático) (37). Además, el ejercicio acuático reduce el impacto articular y puede aumentar la tolerancia a la carga de trabajo durante el entrenamiento en personas con bajo dolor de espalda que con frecuencia tienen sobrepeso u obesidad, además de bajos niveles de actividad física (41,81). El entrenamiento acuático puede reducir la intensidad del dolor hasta 26.6 mm evaluados a través de la escala analógica visual de 0 – 100 mm (VAS) (47,92,93), además de mejorar la salud cardiovascular al reducir la presión arterial sistólica hasta 10,6 mm Hg (tamaño del efecto [ES] = − 1,47 ) (<TAG1>73), y aumento de la fuerza de la empuñadura hasta 8,5 kg (6,7). Además, el entrenamiento con agua implica altas tasas de adherencia (74.8 – 100%) en sujetos con CLBP (94), favoreciendo un estilo de vida activo, aumentando potencialmente las mejoras a largo plazo en las alteraciones frecuentes en personas con NSCLBP, como el estado proinflamatorio (65) y neuroinflamación (68).
Las revisiones sistemáticas con metanálisis sobre el ejercicio acuático y su efecto sobre el dolor en personas con CLBP han informado resultados contradictorios (9,64,70,79). Owen y col. (70) comparó la capacitación terrestre versus la basada en el agua, encontrando que el ejercicio en agua (n = 144 ) no tuvo una efectividad significativa ( SMD = − 0.91; p = 0.057 ) en la intensidad de dolor. Sin embargo, Shi et al. (79) demostró que el ejercicio acuático (n = 331) redujo la intensidad de dolor en comparación con el grupo control sin tratamiento ( SMD = − 0.65; p = 0.01 ), pero el riesgo de sesgo de los estudios incluidos fue alto (64), lo que limita la solidez de sus resultados. Además, los autores clasificados como “sin tratamiento” (es decir, grupos pasivos) a pacientes que pasan por capacitación en tierra o tratamiento convencional, lo que puede haber introducido algún sesgo en los resultados (70,79). Otro problema común en los metanálisis relacionados con la intensidad del dolor en pacientes con CLBP es el bajo número (n = 2 estudios; población total = 84 ) de ensayos controlados aleatorios (ECA) analizados (9,30,40). Además, estas revisiones con metanálisis no especifican los principales parámetros de prescripción de capacitación (por ejemplo, intensidad y tipos de ejercicios), lo que limita las posibles aplicaciones clínicas. Además, las revisiones sistemáticas con metanálisis citadas anteriormente se centraron en personas con CLBP, sin una investigación similar sobre personas con NSCLBP hasta el momento.
Por lo tanto, nuestro objetivo era revisar y sintetizar sistemáticamente la evidencia de ensayos controlados aleatorios y no aleatorios (es decir, capacitación activa [basada en tierra] y controles no activos [por ejemplo., recibir atención habitual] ) con respecto a los efectos de la capacitación basada en agua en pacientes con NSCLBP en parámetros como discapacidad, calidad de vida y flexibilidad. Hasta donde sabemos, esta es la primera revisión sistemática que compara la capacitación basada en el agua, la capacitación en tierra y los controles no activos, con un análisis moderador de los principales parámetros de prescripción de capacitación (por ejemplo, duración de la sesión, duración mensual y frecuencia) en pacientes con NSCLBP.
MÉTODOS
Este análisis se llevó a cabo de acuerdo con las pautas de Informes Preferidos para Revisiones Sistemáticas y Metaanálisis (PRISMA, por sus siglas en inglés) (71).
Estrategia de Búsqueda y Selección de Estudios
Los estudios de interés se identificaron mediante el análisis de motores de búsqueda: Web of Science (WOS), PubMed (MEDLINE), EMBASE, EBSCO (SPORTDiscus; CINAHL) y PEDro, hasta octubre de 2021. Se realizó una búsqueda sensible de la literatura relacionada con el ejercicio acuático y el dolor lumbar crónico no específico. El Apéndice 1 detalla la estrategia exhaustiva de búsqueda para cada una de las bases de datos con los operadores booleanos utilizados para llevarla a cabo. La búsqueda de artículos no tuvo restricciones de fecha de publicación y se aceptaron tanto ensayos clínicos aleatorizados (RCT, por sus siglas en inglés) como ensayos clínicos controlados (CCT). La eliminación de duplicados se llevó a cabo manualmente. Después de la búsqueda, el autor principal revisó los títulos y resúmenes de los artículos recuperados y los examinó para determinar su elegibilidad. Luego, se realizó una revisión completa del texto de los artículos que permanecieron después del cribado de títulos y resúmenes, para determinar la elegibilidad, por parte de 2 autores, con la participación de un tercer revisor en caso de discrepancias.
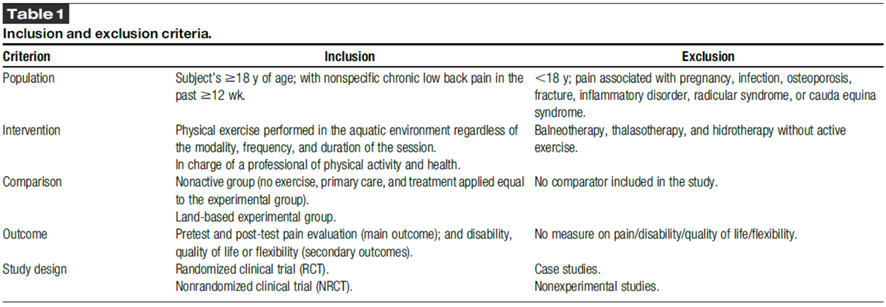
Criterios de Elegibilidad
De acuerdo con el enfoque PICOS/PECOS, se establecieron los criterios de elegibilidad (Tabla 1). Se aceptaron todos los artículos siempre y cuando fueran publicados en una revista científica revisada por pares. Se excluyeron los resúmenes y artículos en inglés o español para los cuales no se pudiera obtener el texto completo.
Extracción de Datos
El autor principal llevó a cabo la extracción de datos y, en caso de duda o desacuerdo, se consultó a los otros 2 autores. Si los datos necesarios no estaban presentes en los artículos, se contactó a los autores por correo electrónico, dejando un plazo de 4 semanas para su respuesta. Los artículos para los cuales no se obtuvo respuesta fueron excluidos de la revisión. Se extrajeron los siguientes datos: el apellido del primer autor y el año de publicación del estudio, el tipo de diseño utilizado, la edad, el género, el índice de masa corporal (IMC), la intensidad del dolor (cuando fue posible), y el/los cuestionario/s o pruebas utilizadas para la evaluación. También se incluyeron, cuando fue posible, las características del ejercicio acuático: tipo de ejercicio y número de ejercicios utilizados para cada extremidad, series y repeticiones; la intensidad y la escala en la que se midió; duración semanal; frecuencia de entrenamiento; duración de la sesión; y volumen total de entrenamiento (minutos). Todos los datos extraídos se recopilaron en una hoja de cálculo de Excel (Microsoft Excel versión 2010).
El resultado principal analizado en el metaanálisis fue la intensidad del dolor. Sus valores se extrajeron utilizando la Escala Visual Analógica (VAS) (12), la Escala Numérica de Evaluación del Dolor (NPRS) (19) y la sección cuantitativa del Índice de Discapacidad Modificado de Oswestry (MODI) conocida como "intensidad del dolor" (35), tanto para el grupo de ejercicio acuático vs. no activo como para el grupo de ejercicio acuático vs. grupo entrenado en tierra.
Además, se obtuvieron datos para analizar otros resultados secundarios, como la discapacidad (Índice de Discapacidad de Oswestry, ODI (33), y el Cuestionario de Discapacidad Roland Morris, 24-RMDQ (74)), composición corporal (es decir, IMC) y flexibilidad (es decir, prueba de sentarse y alcanzar) (42) en el grupo de ejercicio acuático vs. grupo no activo. Cabe destacar que se excluyó la posibilidad de realizar una metaanálisis para el resultado de calidad de vida (SF-36 y SF-16 (18)); debido al reducido número de estudios disponibles, solo se realizó un análisis cualitativo. Se llevó a cabo un análisis moderador para la intensidad del dolor en el grupo de ejercicio acuático vs. grupo no activo.
Evaluación de la Calidad Metodológica
Los estudios incluidos fueron evaluados utilizando la herramienta de riesgo de sesgo de Cochrane. Asimismo, todos los estudios fueron evaluados utilizando una escala específica para la investigación en ejercicio (es decir, escala TesTex) (84). Los estudios que no alcanzaron una calidad metodológica media (6–10 puntos) fueron eliminados de las metaanálisis. Dos revisores llevaron a cabo la evaluación de la calidad metodológica de forma independiente. Las discrepancias en las evaluaciones se resolvieron a través de discusión y consenso entre los revisores. Si fuera necesario, un tercer autor revisó el estudio en cuestión. Antes de corregir las diferencias observadas, se evaluó el acuerdo entre los revisores mediante la correlación Kappa para el riesgo de sesgo, con un acuerdo completo en las puntuaciones de la escala TesTex.
Análisis Estadístico
Las medias pre y post intervención con desviaciones estándar (SD) de un resultado específico de los grupos de intervención y control fueron convertidas a Hedges' g ES. Considerando las particularidades de tamaños de muestra reducidos en el campo (2), se llevó a cabo un metaanálisis para un resultado específico si al menos 3 estudios proporcionaban datos suficientes para el cálculo de ES (38,61,83). En todos los análisis, se utilizó el modelo de efectos aleatorios para tener en cuenta las diferencias entre estudios que podrían afectar el efecto del tratamiento (29). Los valores de ES se presentan junto con sus respectivos intervalos de confianza del 95% (IC).
Las ES calculadas fueron interpretadas utilizando la siguiente escala: <0.2, insignificante; 0.2–0.6, pequeña; 0.6–1.2, moderada; 1.2–2.0, grande; 2.0–4.0, muy grande; y >4.0, extremadamente grande (43). Se evaluó el impacto de la heterogeneidad utilizando la estadística I2, con valores <25%, 25–75%, y >75%, considerados como niveles bajo, moderado, y alto de heterogeneidad, respectivamente. Se exploró el riesgo de sesgo de reporte utilizando la prueba extendida (de 2 colas) de Egger (32). Para ajustar el sesgo de publicación, se realizó un análisis de sensibilidad utilizando el método trim and fill (31), con L0 como el estimador predeterminado para el número de estudios faltantes (78). Todos los análisis se llevaron a cabo utilizando el programa Comprehensive Meta-Analysis (versión 2; Biostat, Englewood, NJ). El umbral de significancia estadística se estableció en p < 0.05.
Análisis de Moderadores. Utilizando un modelo de efectos aleatorios y análisis de factor único computado de forma independiente, se seleccionaron fuentes potenciales de heterogeneidad que podrían influir en los efectos del entrenamiento. Dado que las respuestas a la intervención pueden verse afectadas por la edad (8,14) y el IMC (41,81) de los sujetos, se consideraron estos factores como variables moderadoras potenciales. Se realizaron análisis de factor único para la duración del programa (número de semanas y número total de sesiones de entrenamiento), frecuencia de entrenamiento (número de sesiones por semana) (6), duración de la sesión, volumen total del programa de entrenamiento (es decir, minutos) (51), y tipo de ejercicios de entrenamiento (es decir, aeróbicos y combinados de aeróbicos con entrenamiento de resistencia) (96), basándonos en la influencia reportada de estas variables en las adaptaciones a las intervenciones. Se utilizó una justificación lógica y defendible para dividir en subgrupos y factores de entrenamiento individuales. Sin embargo, cuando fue apropiado, se utilizaron técnicas de división de la mediana (60,62,63) para los análisis de subgrupos y factores de entrenamiento individuales. La mediana se calculó si al menos 3 estudios proporcionaron datos para un moderador dado. También se realizaron análisis de moderadores según el tipo de grupo comparador, involucrando terapia de ejercicio en agua vs. condición no activa.
RESULTADOS
Selección de Estudios
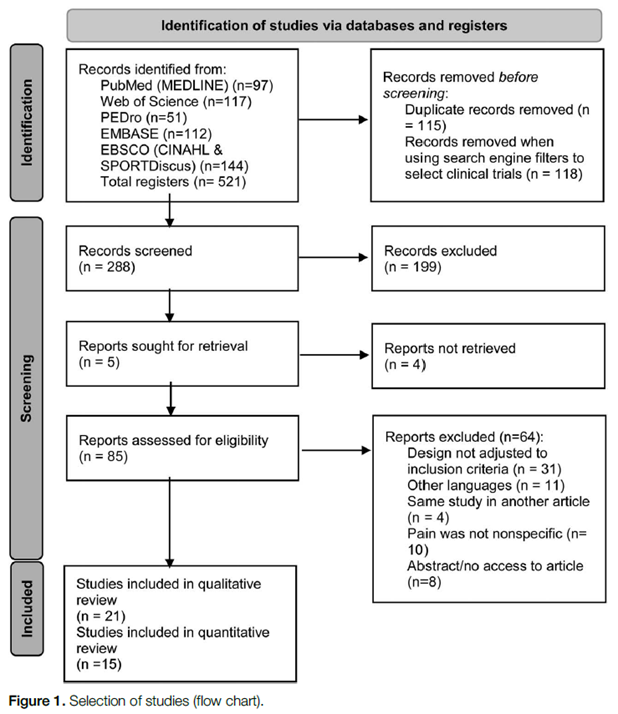
La búsqueda inicial encontró 521 estudios. Solo 21 publicaciones (1,4–7,11,15,25–27,30,40,44,46,50,59,67,75,82,100,101) cumplieron con el protocolo de investigación, de las cuales 15 (1,4–7,11,15,26,27,30,44,50,59,82,100) fueron incluidas en los metaanálisis (Figura 1). Hubo 7 estudios que, a pesar de analizar variables como el dolor, la discapacidad, la calidad de vida o la flexibilidad, no se incluyeron en el análisis cuantitativo porque (a) utilizaron cuestionarios o escalas de medición diferentes que no proporcionaron datos suficientes para calcular la ES (al menos 3 estudios) o (b) obtuvieron una puntuación baja en la evaluación de la calidad metodológica.
Características de los Pacientes
Se obtuvieron un total de 486 sujetos en los estudios que compararon el ejercicio en agua (n = 257) vs. control no activo (n = 229), además de los 333 sujetos en los estudios que compararon el ejercicio en agua (n = 166) vs. ejercicio en tierra (n = 157; total n = 809; 60.87% mujeres vs. 39.13% hombres; edad: 48.91 ± 9.00 años; IMC: 26.27 ± 3.06 kg/m2).
Características del Estudio
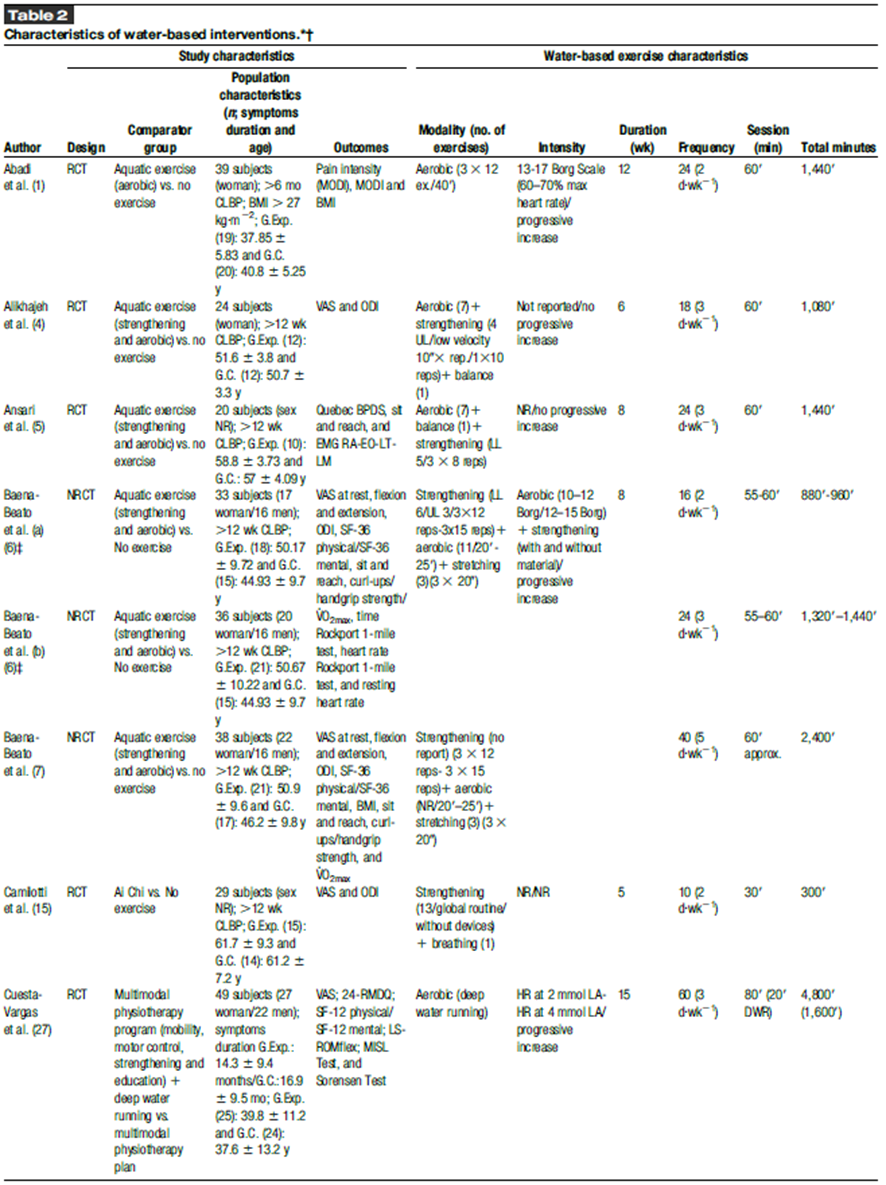
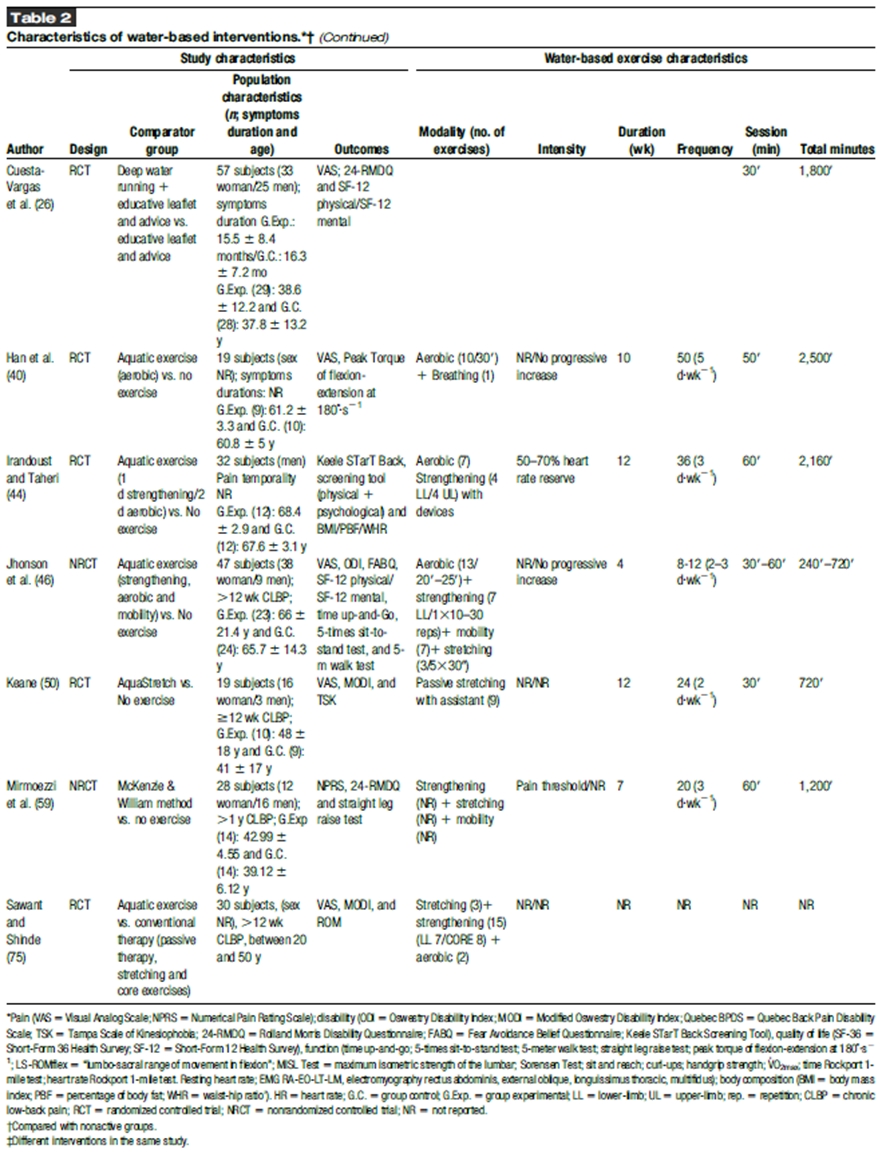
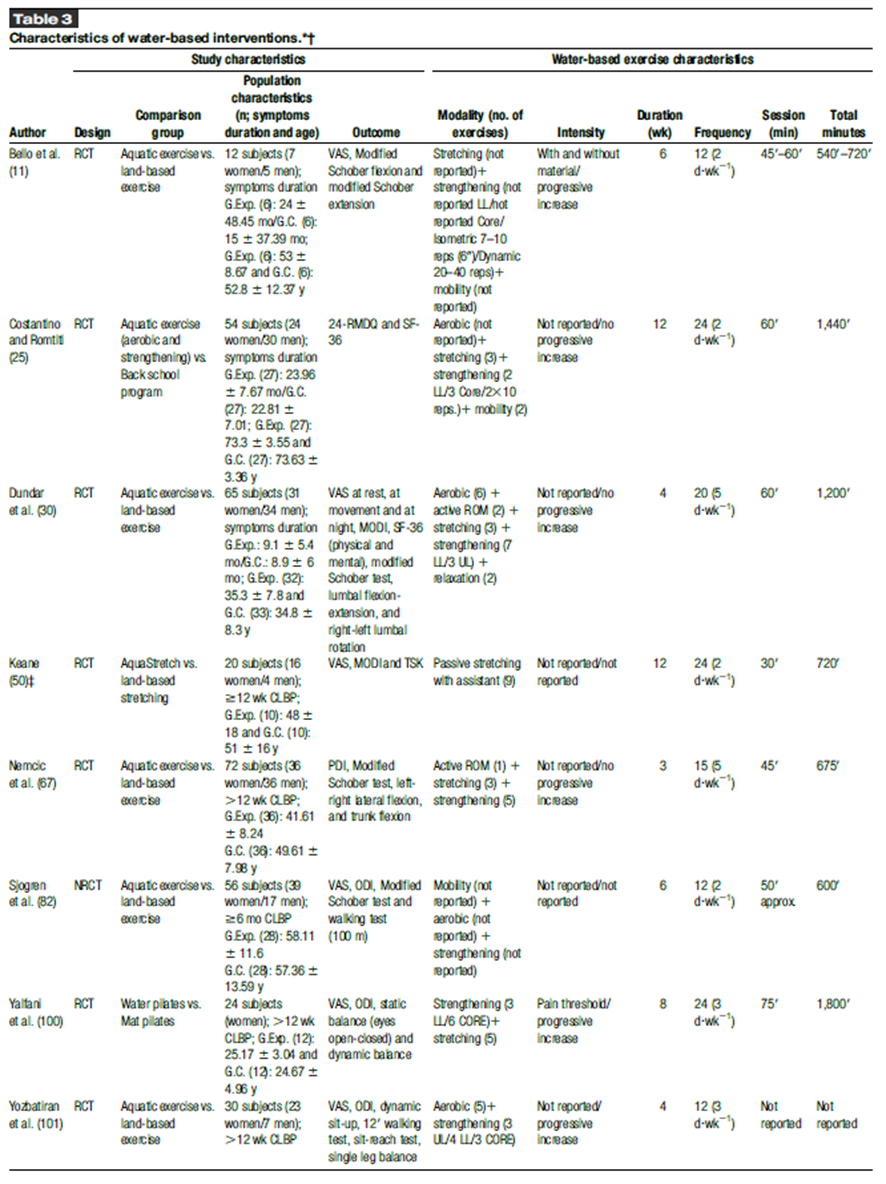
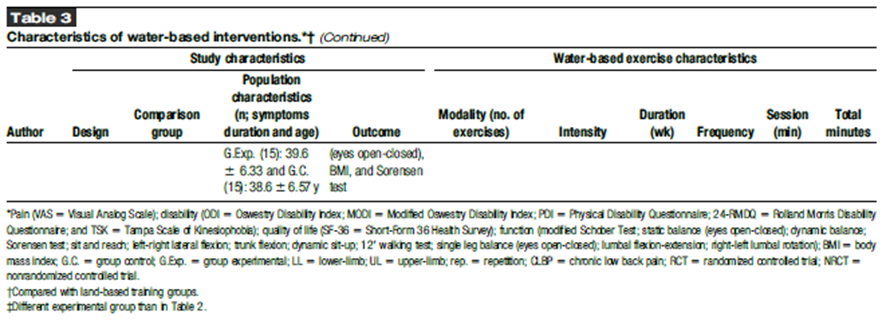
La comparación entre la intervención en agua y la condición de control no activa se caracteriza en la Tabla 2. La comparación entre la intervención en agua y la condición de control con entrenamiento en tierra se caracteriza en la Tabla 3. Los valores numéricos y significativos de los resultados analizados cuantitativa y cualitativamente se pueden ver en los Contenidos Digitales Suplementarios 1 y 2 (ver Tablas 1 y 2, http://links.lww.com/JSCR/A426 y http://links.lww.com/JSCR/A427).
Solo 6 de los 21 artículos controlaron la intensidad de la intervención, utilizando la escala de Borg (1,6,7), la relación frecuencia cardíaca (FC)-lactato sanguíneo (26,27) y el porcentaje de reserva de FCmax (44), mientras que otros citaron el umbral de dolor como el límite para detallar la intensidad del entrenamiento (44,101). Estos datos se detallaron para el ejercicio aeróbico, mientras que para el ejercicio de fuerza, ningún artículo informó porcentajes de intensidad. Solo 5 artículos indicaron el uso de material de resistencia (6,7,11,15,44), mientras que uno especificó la velocidad del movimiento (4). Todos los estudios, excepto uno (75), incluyeron la frecuencia, el número total de sesiones y los minutos por sesión. Sin embargo, solo 8 estudios incluyeron datos como series o repeticiones en todos o algunos de los ejercicios, principalmente en el entrenamiento de fuerza (1,4–7,11,25,46). En solo 3 artículos, esta información fue acompañada por la intensidad del entrenamiento realizada (1,6,7).
Los diferentes valores de intensidad de entrenamiento informados en los estudios se equipararon a la misma escala (Tabla 4). Para esto, el estudio longitudinal de Scherr et al. (76) sirvió como referencia para conmutar los valores de una escala a otra. Se consideraron los valores de personas sedentarias. En el estudio de Irandoust y Taheri (44), fue necesario utilizar la fórmula de Karvonen (49) para conocer el valor de la FC en la que entrenaron, ya que informaron la reserva de FC. Los valores de lactato (26,27) se tradujeron a FC y, posteriormente, todos los valores se igualaron según la escala de Borg 6–20 (esfuerzo muy ligero a esfuerzo máximo) (13). Las intensidades de los estudios estuvieron principalmente entre el umbral aeróbico (escala de esfuerzo percibido [EPR] 11.2-61.7) y el umbral anaeróbico (EPR 13.6 61.8), y algunos superaron el umbral de 4 mmol·L-1 (EPR 14.0 62.1) (76). Algunos estudios informaron la profundidad a la que se realizaron los ejercicios, en aguas poco profundas (150 cm de profundidad) (1,6,7,100) o aguas profundas (200 cm de profundidad) (26,27,46), lo que podría resultar en una modificación de la activación muscular según el ejercicio (22).
Calidad Metodológica
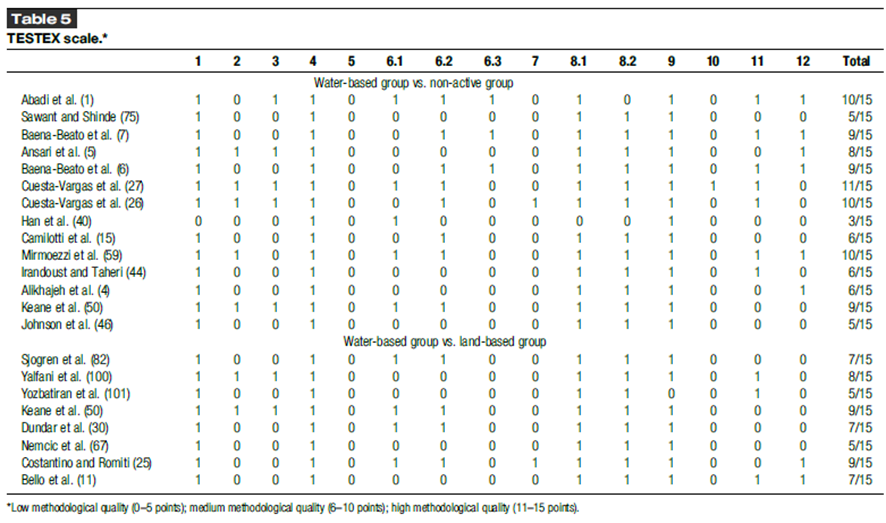
Los resultados del riesgo de sesgo de Cochrane se pueden observar en la Figura 2 (el rojo indica alto riesgo de sesgo, el amarillo significa incierto, y el verde significa bajo riesgo de sesgo). Doce estudios tienen bajo riesgo de generación aleatoria de secuencias, y 9 tienen riesgo incierto o alto, ya que son CCTs. Por lo tanto, solo 4 estudios tienen bajo riesgo de ocultación de asignación. Casi todos los ensayos tienen alto riesgo de cegamiento de sujetos y personal y de evaluación de resultados, ya que el ejercicio y los cuestionarios autoinformados no pueden ser cegados. Otros sesgos (como sesgo de reclutamiento y contaminación de las intervenciones) ocurren por cuestiones no cubiertas en otro lugar. Por lo tanto, se considera que la certeza de la evidencia es baja a muy baja. Se utilizó la escala TesTex para los RCTs y CCTs (Tabla 5). El grupo de ejercicio en agua vs. grupo no activo consta de 3 estudios de baja calidad metodológica (menos de 6 puntos), 10 estudios de calidad metodológica media (6–10 puntos) y 1 estudio de alta calidad metodológica (más de 11 puntos), mientras que el grupo de ejercicio en agua vs. grupo de ejercicio en tierra consta de 2 estudios de baja calidad metodológica y 6 estudios de calidad metodológica media.

Resultados del Metaanálisis
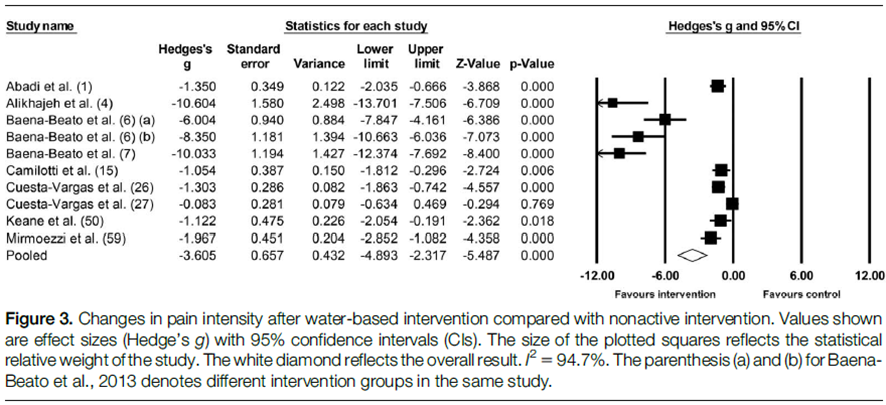
Intensidad del Dolor. Nueve estudios proporcionaron datos sobre la intensidad del dolor, involucrando 10 grupos de ejercicio en agua y 9 grupos de control no activo para la comparación (n combinado = 338). Los resultados (Figura 3) mostraron una reducción significativa en la intensidad del dolor después de la intervención en comparación con los controles no activos, pero se basaron en una certeza de evidencia baja/muy baja (ES -23.61, muy grande; IC del 95% -24.89 a -22.32; p < 0.001; I2 = 94.7%; prueba de Egger p < 0.001). Después de aplicar el método de corrección Duval y Tweedie's trim and fill, el valor ajustado fue ES -23.09, IC del 95% -24.38 a -21.81). Cinco estudios proporcionaron datos sobre la intensidad del dolor, involucrando 5 grupos de ejercicio en agua y 5 grupos de ejercicio en tierra para la comparación (n combinado = 177). Los resultados no mostraron una disminución significativa en la intensidad del dolor después de la intervención en comparación con el grupo de ejercicio en tierra (ES -0.14, trivial; IC del 95% -0.42 a 0.15; p = 0.359; I2 = 0.0%; prueba de Egger p = 0.998).
Análisis de Subgrupos: Ejercicio en Agua vs. Control No Activo. La intensidad del dolor disminuyó más después de los programas de intervención en agua (a) incluidos en estudios con calidad metodológica moderada-alta (10 grupos de estudio; ES -23.61; IC del 95% -24.89 a -22.32) en comparación con baja calidad metodológica (3 grupos de estudio; ES -20.82; IC del 95% -21.50 a -20.13; p < 0.001), (b) con una duración de ≤8 semanas (6 grupos de estudio; ES -26.12; IC del 95% -28.98 a -23.25) en comparación con ≥8 semanas (4 grupos de estudio; ES -20.94; IC del 95% -21.61 a -20.28; p = 0.001), (c) con ≥3 sesiones semanales (6 grupos de estudio; ES -24.91; IC del 95% -27.10 a -22.72) en comparación con 2 sesiones semanales (4 grupos de estudio; ES -20.86; IC del 95% -21.50 a -20.23; p < 0.001), (d) con ≥57.5 minutos por sesión (6 grupos de estudio; ES -26.15; IC del 95% -28.91 a -23.40) en comparación con <57.5 minutos por sesión (4 grupos de estudio; ES -20.86; IC del 95% -21.50 a -20.23; p < 0.001), (e) con sesiones de entrenamiento aeróbico y de fuerza (4 grupos de estudio; ES -28.57; IC del 95% -30.73 a -26.42) en comparación con sesiones aeróbicas (3 grupos de estudio; ES -20.90; IC del 95% -21.74 a -20.06; p < 0.001), y (f) con sujetos de 45–64 años de edad (6 grupos de estudio; ES -25.99; IC del 95% -29.00 a -22.98) en comparación con <45 años de edad (4 grupos de estudio; ES -21.14; IC del 95% -21.92 a -20.35; p = 0.002). No se encontraron diferencias significativas en los cambios de intensidad del dolor en subgrupos (p = 0.201–0.563) al comparar programas según el IMC de los sujetos, el número total de sesiones del programa y el volumen total de entrenamiento del programa (es decir, minutos).
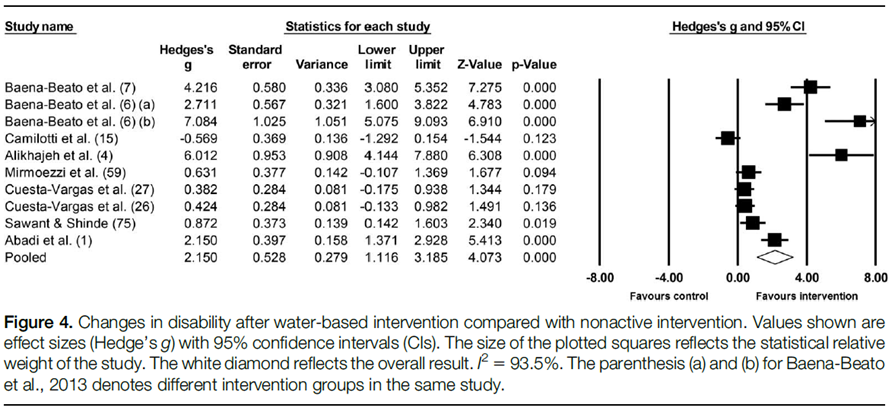
Discapacidad. Nueve estudios proporcionaron datos sobre discapacidad (4 ODI, 3 24-RMDQ y 2 MODI), involucrando a 9 grupos que realizaron ejercicio acuático y 10 grupos de control no activo (n total 5 395). Los resultados (Figura 4) mostraron una mayor reducción en la discapacidad después de la intervención en comparación con los controles no activos (ES 5 2.15, muy grande; IC del 95%: 1.12 a 3.19; p < 0.001; I2593.5%; prueba de Egger p 5 0.001). Después de aplicar el método de recorte y llenado de Duval y Tweedie, los valores ajustados permanecieron iguales a los valores observados. Se observó una certeza de evidencia baja/muy baja.

Flexibilidad. Tres estudios proporcionaron datos para la prueba de sentarse y alcanzar (es decir, flexibilidad), involucrando a 4 grupos que realizaron ejercicio acuático y 3 grupos de control no activo (n total 5 112). Los resultados (Figura 5) mostraron un mayor aumento en la prueba de sentarse y alcanzar después de la intervención en comparación con los controles no activos, pero se basaron en una certeza de evidencia baja/muy baja (ES 5 2.44, muy grande; IC del 95%: -3.01 a -1.87; p < 0.001; I2 5 23.7%; prueba de Egger p 5 0.893).
Antropometría. Cuatro estudios proporcionaron datos de IMC, involucrando a 5 grupos que realizaron ejercicio acuático y 4 grupos de control no activo (n total 5 163). Los resultados mostraron una reducción no significativa del IMC después de la intervención en comparación con los controles no activos, pero se basaron en una certeza de evidencia baja/muy baja (ES 5 -0.71, moderado; IC del 95%: -1.53 a 0.11; p 5 0.089; I2 5 83.2%; prueba de Egger p 5 0.28979).
Eventos Adversos. De los 15 estudios incluidos, solo 3 sujetos de 556 (0.54%) informaron un aumento en la gravedad de los síntomas debido a la intervención acuática. Ninguno sufrió un evento fatal.
DISCUSIÓN
El dolor y la discapacidad pueden reducirse en pacientes con lumbalgia no específica después de intervenciones acuáticas en comparación con intervenciones no activas, mientras que la calidad de vida y la flexibilidad pueden aumentar. Además, el dolor y la discapacidad pueden reducirse de manera igual en pacientes con lumbalgia no específica después de una intervención acuática en comparación con intervenciones de ejercicio en tierra, mientras que la calidad de vida y la flexibilidad pueden aumentar de manera igual. Al comparar las reducciones con la diferencia clínicamente importante mínima (MCID) en sujetos con dolor lumbar crónico (15 mm en VAS, 2 puntos en NPRS, 5 puntos en 24-RMDQ, 10 puntos en ODI y una reducción del 30% después de la intervención) (69), pocos estudios alcanzaron valores de MCID (ver Tablas 1 y 2, Contenidos Digitales Suplementarios 1 y 2, http://links.lww.com/JSCR/A426 y http://links.lww.com/JSCR/A427). Sin embargo, se aconseja precaución con los valores de MCID porque estos pueden estar significativamente influenciados por los valores iniciales de los sujetos antes de la intervención, además de las limitaciones relacionadas con las metodologías de medición (98).
El metaanálisis informó una reducción significativamente grande en la intensidad del dolor después de la intervención con ejercicio en el agua en comparación con el grupo de control no activo (ES ajustado de 23.09), mientras que la reducción en la intensidad del dolor fue similar cuando se comparó el grupo de ejercicio en el agua con el grupo de ejercicio en tierra (p = 0.36). Sin embargo, estos resultados pueden variar en futuras investigaciones, dada la alta heterogeneidad y la certeza de la evidencia baja/muy baja. Una posible explicación de los beneficios generados en el grupo de ejercicio en el agua es la posibilidad de involucrar ejercicios de las extremidades superiores e inferiores a través de rangos de movimiento óptimos mientras se minimiza el estrés en las articulaciones. Además, la presión hidrostática contribuiría a la estabilidad del tronco (48), reduciendo el dolor. En nuestro metaanálisis, se obtuvieron resultados similares en el ejercicio en el agua y el ejercicio en tierra, independientemente de la modalidad de ejercicio. Esto está en línea con metaanálisis anteriores donde se encontraron reducciones similares en la intensidad del dolor y la discapacidad cuando se compararon diferentes tipos y modalidades de ejercicios (77,89,96). Hasta donde sabemos, no existe un modo de entrenamiento superior para el dolor lumbar no específico crónico. Sin embargo, los estudios (77,89,96) no incluyeron el entorno acuático. Curiosamente, en el análisis del moderador, los estudios que combinaron entrenamiento aeróbico y de fuerza redujeron significativamente el dolor en mayor medida (ES 28.57) que aquellos que realizaron solo sesiones aeróbicas (ES 20.90). Aunque un metaanálisis previo (96) mostró una disminución similar en el dolor para el entrenamiento aeróbico y de fuerza, la combinación de ambas modalidades no se analizó.
A partir del análisis del moderador, es notable señalar que una duración más larga de las sesiones, además de una mayor frecuencia semanal, resultó en una reducción significativa mayor en la intensidad del dolor. Sin embargo, un mayor número de sesiones del programa y un mayor volumen total de minutos de entrenamiento por semana no se tradujeron en una mayor reducción del dolor. Curiosamente, las intervenciones de más de 8 semanas indujeron una mayor reducción del dolor que aquellas de menos de 8 semanas (ES 26.12 vs. ES 20.94, respectivamente), contrario a investigaciones previas (24,45,51,86) que demostraron una disminución del dolor cuando se realizaban volúmenes de entrenamiento más altos (es decir, una mayor frecuencia semanal y una periodización adecuada del entrenamiento).
Se realizaron metaanálisis de discapacidad (ES 2.15) para comparar el grupo de intervención basada en agua y el grupo de control no activo. El cuestionario de discapacidad de Rolland-Morris y las escalas de ODI están entre las más recomendadas en la población de LBP crónica (17,39). Estos resultados están en línea con estudios recientes que muestran la relación entre la reducción del dolor y la discapacidad (80). La flexibilidad (es decir, la prueba de sentarse y alcanzar) mostró un ES muy grande (ES 22.44) y una baja heterogeneidad (I2 23.7%) en comparación con los controles no activos. Por lo tanto, el ejercicio basado en agua podría ser un método efectivo para aumentar la flexibilidad y el rango de movimiento lumbar en pacientes con LBP crónica. El aumento de la flexibilidad de la cadena posterior puede disminuir el dolor y la discapacidad (55) y aumentar la función de la parte baja de la espalda (52) debido a que la prueba de sentarse y alcanzar suele ser limitada y dolorosa en personas con dolor. En la comparación entre el ejercicio basado en agua y el ejercicio en tierra, la mayoría de los estudios utilizaron pruebas funcionales para analizar la flexibilidad del tronco, como la prueba de Schober modificada o la prueba de Schober (11,30,67,82), el ROM lumbar activo (30) y la prueba de los dedos al suelo (67,72). Esta diversidad de pruebas hizo imposible realizar un metaanálisis. Además, la escasa explicación sobre si la prueba de Schober realizó su flexión y extensión o ambas variantes impidió su metaanálisis.
La calidad de vida se midió a través del SF-36 (6,7,25,30) y su forma más corta (es decir, SF-12) (26,27,46). Sin embargo, el SF-12 y el SF-36 tienen secciones diferentes, por lo que habría sido necesario analizarlos por separado. La correlación entre ellos mostró que el SF-36 puede reportar un ES más alto en personas que han disminuido su dolor de espalda (56), y esto puede deberse a la validez de constructo insuficiente demostrada para el SF-36 en ambos componentes, físico y mental (18). Por esta razón, se necesitan más investigaciones para evaluar si estas pruebas realmente miden la calidad de vida.
Se mostró una ligera reducción no significativa en el IMC (ES 5 20.26; p 5 0.117) en comparación con los controles no activos. Por lo tanto, es posible que la intensidad del ejercicio en el agua y la duración de la intervención no fueran suficientes para crear cambios en el IMC. Se analizó el IMC porque la obesidad podría influir en la intensidad del dolor (88). Sin embargo, como en el análisis de moderación, el IMC no influyó significativamente en los cambios en la intensidad del dolor. Curiosamente, la obesidad y la baja masa muscular se han asociado con el diagnóstico de dolor crónico (99), informando que la prevalencia del dolor en las articulaciones aumenta directamente con los valores más altos de grasa corporal, especialmente cuando proviene de la parte inferior de la columna vertebral (92). Por lo tanto, en futuros estudios, se debería considerar el porcentaje de grasa corporal.
Los estudios de baja calidad mostraron una disminución menor en la intensidad del dolor en comparación con los estudios de calidad media y alta (ES520.82 vs. ES523.61). Por lo tanto, los estudios de baja calidad fueron excluidos de los metaanálisis debido a la alta presencia de variables no controladas que pueden sesgar los resultados. Los adultos mayores (de 45 a 64 años) informaron menos dolor que sus contrapartes más jóvenes (menores de 45 años) en la VAS (ES 5 25.99 vs. ES 5 21.14), incluso cuando los indicadores objetivos de discapacidad mostraron una asociación negativa significativa con la edad cronológica (95). A pesar de los inevitables procesos de envejecimiento, el bienestar de los adultos mayores no necesariamente tiene que ser inferior en comparación con sus contrapartes más jóvenes (54). Los niveles de dolor lumbar en personas en edad laboral o jóvenes pueden reducirse más lentamente que en adultos mayores, ya que se discapacitan mucho antes de que se acepten las restricciones sociales.
En conclusión, la terapia de ejercicio en el agua parece ser efectiva para reducir la intensidad del dolor en pacientes con dolor lumbar crónico no específico (DLNNE) en comparación con la condición de inactividad e igualmente efectiva en comparación con las terapias de ejercicio en tierra. Aunque el riesgo de sesgo mostró un nivel bajo/muy bajo de certeza, dicho efecto favorable se observó especialmente en estudios con calidad metodológica moderada-alta en comparación con aquellos de calidad reducida. La efectividad del ejercicio en agua puede ser modulada por factores como la frecuencia de entrenamiento, la duración de las sesiones, los tipos de ejercicios (es decir, multimodales vs. unimodales), así como la edad cronológica de los sujetos. Se pueden esperar efectos favorables en ≤8 semanas. Además de la reducción de la intensidad del dolor, la terapia de ejercicio en agua es efectiva (en comparación con la condición de inactividad) en la reducción de la discapacidad (es decir, ODI y 24-RMDQ) y el aumento de la flexibilidad. Los estudios futuros deben mejorar el informe de variables de programación (por ejemplo, frecuencia, duración de las sesiones, tipos de ejercicios e intensidad) y el uso apropiado de términos y clasificaciones clínicas como DLNNE. Sin embargo, debido a varios problemas metodológicos relacionados con la confianza en la evidencia actualmente disponible (por ejemplo, alta heterogeneidad), para la mejora de la mayoría de los resultados, no podemos proporcionar más que una recomendación débil a favor de la intervención en comparación con el tratamiento de control.
La calidad metodológica de los estudios utilizados para el análisis aparece como la principal limitación de esta revisión porque solo 1 artículo de 21 obtuvo una alta calidad metodológica en la escala TesTex. Aunque los artículos con alto riesgo de sesgo fueron eliminados del metaanálisis, la mayoría de los artículos tuvieron una calidad metodológica media (6-10/15). Además, la evidencia disponible es de baja calidad (reducida debido a la alta heterogeneidad), lo que significa que es muy probable que futuras investigaciones tengan un impacto importante en las estimaciones de efecto encontradas en los metaanálisis y es probable que cambien estas estimaciones. Los estudios futuros en el área deberían considerar mejorar aspectos metodológicos, como (a) monitorear la actividad diaria (es decir, actividades físicas no planificadas y no estructuradas) del grupo de control, (b) mantener la intensidad relativa del ejercicio y equiparar las intensidades en el agua y en tierra, y (c) clarificar los parámetros de entrenamiento (frecuencia de sesión, intensidad del entrenamiento, modalidad, velocidad de ejecución, profundidad del agua, etc.). La escasez de estudios que proporcionen valores de intensidad de entrenamiento es alarmante, cuando se ha establecido como un pilar básico del entrenamiento para la mejora de la salud (36,76), y específicamente para la mejora de los síntomas de DLNNE (91), mejorando la discapacidad y la capacidad cardiorrespiratoria cuando se utilizan altas intensidades (90). Sin embargo, aunque existen métodos para regular la intensidad durante el entrenamiento acuático (23), no existe consenso sobre la herramienta utilizada. Sin embargo, debemos considerar que el ejercicio en el agua disminuye la respuesta de la FC en comparación con el entrenamiento en tierra (28). Por lo tanto, es posible que los valores de intensidad de FC estén subestimados.
APLICACIONES PRÁCTICAS
Basado en los estudios incluidos en esta revisión sistemática, para disminuir el dolor y la discapacidad, y aumentar la flexibilidad y la calidad de vida de los pacientes con lumbalgia no específica, la dosis efectiva de entrenamiento en agua podría implicar lo siguiente: (a) frecuencia: ≥3 sesiones semanales; (b) duración de la sesión: 30–80 minutos; (c) intensidad: 10–15 puntos en la escala de Borg (es decir, FC de 110–150 lpm) en ejercicios de entrenamiento de fuerza y 9–17 puntos en la escala de Borg (es decir, FC de 105–170 lpm) en ejercicios de entrenamiento aeróbico; (d) tipo de ejercicio: aeróbico, combinado con ejercicios de fuerza, principalmente para los miembros inferiores, en agua profunda (es decir, 200–215 cm) y superficial (es decir, 120–150 cm), respectivamente; (e) velocidad de movimiento: de lenta a rápida (controlada progresivamente), con enfoque en una técnica de movimiento correcta; (f) volumen: 2–3 series de 10–15 repeticiones para ejercicios de entrenamiento de fuerza, y 20–30 minutos de ejercicio aeróbico continuo o por intervalos; (g) sobrecarga progresiva: se recomienda aumentar progresivamente la intensidad y el volumen durante la intervención, como aumentar progresivamente la percepción del esfuerzo, o el uso progresivo de dispositivos (por ejemplo, flotadores y muñequeras acuáticas) para aumentar las fuerzas de arrastre; (h) variación: el menor impacto, la flotabilidad, la resistencia y la presión hidrostática ofrecidas por el entrenamiento en agua pueden ofrecer un tipo de intervención segura y efectiva para los pacientes con lumbalgia no específica. Sin embargo, una inclusión progresiva del entorno de entrenamiento en la vida real, es decir, entrenamiento en tierra, puede ofrecer variación en el entrenamiento, aumentando los recursos de intervención de los profesionales para satisfacer las preferencias y necesidades fisiológicas de los sujetos.
REFERENCIAS BIBLIOGRÁFICAS
1. Abadi FH, Sankaravel M, Zainuddin FF, Elumalai G, Razli AI. The effect of aquatic exercise program on low-back pain disability in obese women. J Exerc Rehabil 15: 855–860, 2019.
2. Abt G, Boreham C, Davison G, et al. Power, precision, and sample size estimation in sport and exercise science research. J Sports Sci 38: 1933–1935, 2020.
3. Airaksinen O, Brox JI, Cedraschi C, et al. Chapter 4. European guidelines for the management of chronic nonspecific low back pain. Eur Spine J 15(Suppl 2): S192–S300, 2006.
4. Alikhajeh Y, Barabadi E, Mohammad Rahimi GR. A comparison of 6 weeks of aquatic exercise and kinesio taping in patients with chronic nonspecific low back pain. J Sport Rehabil 30: 37–42, 2020.
5. Ansari S, Elmieh A, Alipour A. The effect of aquatic exercise on functional disability, flexibility and function of trunk muscles in postmenopausal women with chronic non-specific low back pain: Randomized controlled trial. Sci Sports 36: 103–110, 2021.
6. Baena-Beato PA, Arroyo-Morales M, Delgado-Fernández M, Gatto-Cardia MC, Artero EG. Effects of different frequencies (2-3 days/week) of aquatic therapy program in adults with chronic low back pain. A non-randomized comparison trial. Pain Med 14: 145–158, 2013.
7. Baena-Beato PÁ, Artero EG, Arroyo-Morales M, Robles-Fuentes A, Gatto-Cardia MC, Delgado-Fernández M. Aquatic therapy improves pain, disability, quality of life, body composition and fitness in sedentary adults with chronic low back pain. A controlled clinical trial. Clin Rehabil 28: 350–360, 2014.
8. Balagué F, Mannion AF, Pellisé F, Cedraschi C. Non-specific low back pain. Lancet 379: 482–491, 2012.
9. Barker AL, Talevski J, Morello RT, Brand CA, Rahmann AE, Urquhart DM. Effectiveness of aquatic exercise for musculoskeletal conditions: A meta-analysis. Arch Phys Med Rehabil 95: 1776–1786, 2014.
10. Becker BE, Cole AJ. Comprehensive Aquatic Therapy. Pullman, WA: Washington State University Publishing, 2017.
11. Bello A, Kalu N, Adegoke B, Agyepong-Badu S. Hydrotherapy versus land-based exercises in the management of chronic low back pain: A comparative study. J Musculoskelet Res 13: 159–165, 2014.
12. Boonstra AM, Schiphorst Preuper HR, Reneman MF, Posthumus JB, Stewart RE. Reliability and validity of the visual analogue scale for disability in patients with chronic musculoskeletal pain. Int J Rehabil Res 31: 165–169, 2008.
13. Borg GA. Perceived exertion. Exerc Sport Sci Rev 2: 131–153, 1974.
14. Breivik H, Collett B, Ventafridda V, Cohen R, Gallacher D. Survey of chronic pain in Europe: Prevalence, impact on daily life, and treatment. Eur J Pain 10: 287–333, 2006.
15. Camilotti B, Leite N, Alberti D, Francisco I, Israel V. Effects of Ai Chi and Yamamoto new scalp acupuncture on chronic low back pain. Phys Mov 28: 723–730, 2015.
16. Carayannopoulos AG, Han A, Burdenko IN. The benefits of combining water and land-based therapy. J Exerc Rehabil 16: 20–26, 2020.
17. Chiarotto A, Maxwell LJ, Terwee CB, Wells GA, Tugwell P, Ostelo RW. Roland-morris disability questionnaire and Oswestry Disability Index: Which has better measurement properties for measuring physical functioning in nonspecific low back pain? Systematic review and meta-analysis. Phys Ther 96: 1620–1637, 2016.
18. Chiarotto A, Terwee CB, Kamper SJ, Boers M, Ostelo RW. Evidence on the measurement properties of health-related quality of life instruments is largely missing in patients with low back pain: A systematic review. J Clin Epidemiol 102: 23–37, 2018.
19. Childs JD, Piva SR, Fritz JM. Responsiveness of the Numeric Pain Rating Scale in patients with low back pain. Spine 30: 1331–1334, 2005.
20. Chou R, Deyo R, Friedly J, et al. Nonpharmacologic therapies for low back pain: A systematic review for an American College of Physicians clinical practice guideline. Ann Intern Med 166: 493–505, 2017.
21. Chou R, Qaseem A, Snow V, et al. Diagnosis and treatment of low back pain: A joint clinical practice guideline from the American College of Physicians and the American Pain Society. Ann Intern Med 147: 478–491, 2007.
22. Colado JC, Borreani S, Pinto SS, et al. Neuromuscular responses during aquatic resistance exercise with different devices and depths. J Strength Cond Res 27: 3384–3390, 2013.
23. Colado JC, Triplett NT. Monitoring the intensity of aquatic resistance exercises with devices that increase the drag force: An update. Strength Cond J 31: 94–100, 2009.
24. Cortell-Tormo JM, Sánchez PT, Chulvi-Medrano I, et al. Effects of functional resistance training on fitness and quality of life in females with chronic nonspecific low-back pain. J Back Musculoskelet Rehabil 31: 95–105, 2018.
25. Costantino C, Romiti D. Effectiveness of back school program versus hydrotherapy in elderly patients with chronic non-specific low back pain: A randomized clinical trial. Acta Biomed 85: 52–61, 2014.
26. Cuesta-Vargas AI, Adams N, Salazar JA, Belles A, Hazañas S, Arroyo-Morales M. Deep water running and general practice in primary care for non-specific low back pain versus general practice alone: Randomized controlled trial. Clin Rheumatol 31: 1073–1078, 2012.
27. Cuesta-Vargas AI, García-Romero JC, Arroyo-Morales M, Diego-Acosta AM, Daly DJ. Exercise, manual therapy, and education with or without high-intensity deep-water running for nonspecific chronic low back pain: A pragmatic randomized controlled trial. Am J Phys Med Rehabil 90: 526–538, 2011.
28. Cuesta-Vargas A, Garcia-Romero J, Kuisma R. Maximum and resting heart rate in treadmill and deep-water running in male international volleyball players. Int J Aquat Res Educ 3: 398–405, 2009.
29. Deeks JJ, Higgins JP, Altman DG. Analysing data and undertaking meta-analyses. In: Cochrane Handbook for Systematic Reviews of Interventions. Higgins JP, Green S, eds. Chichester, West Sussex, England: The Cochrane Collaboration, 2008. pp. 243–296.
30. Dundar U, Solak O, Yigit I, Evcik D, Kavuncu V. Clinical effectiveness of aquatic exercise to treat chronic low back pain: A randomized controlled trial. Spine 34: 1436–1440, 2009.
31. Duval S, Tweedie R. Trim and fill: A simple funnel-plot-based method of testing and adjusting for publication bias in meta-analysis. Biometrics 56: 455–463, 2000.
32. Egger M, Davey Smith G, Schneider M, Minder C. Bias in meta-analysis detected by a simple, graphical test. BMJ 315: 629–634, 1997.
33. Fairbank JC, Couper J, Davies JB, O'Brien JP. The Oswestry low back pain disability questionnaire. Physiotherapy 66: 271–273, 1980.
34. Foster NE, Anema JR, Cherkin D, et al. Prevention and treatment of low back pain: Evidence, challenges, and promising directions. Lancet 391: 2368–2383, 2018.
35. Fritz JM, Irrgang JJ. A comparison of a modified Oswestry low back pain disability questionnaire and the Quebec back pain disability scale. Phys Ther 81: 776–788, 2001.
36. Fritz NB, Gargallo P, Juesas A, et al. High -and moderate- intensity resistance training provokes different effects on body composition, functionality, and well-being in elderly. J Hum Sport Exerc 16: 335–352, 2021.
37. Gabrielsen A, Videbaek R, Johansen LB, et al. Forearm vascular and neuroendocrine responses to graded water immersion in humans. Acta Physiol Scand 169: 87–94, 2000.
38. García-Hermoso A, Ramírez-Campillo R, Izquierdo M. Is muscular fitness associated with future health benefits in children and adolescents? A systematic review and meta-analysis of longitudinal studies. Sports Med 49: 1079–1094, 2019.
39. Garg A, Pathak H, Churyukanov MV, Uppin RB, Slobodin TM. Low back pain: Critical assessment of various scales. Eur Spine J 29: 503–518, 2020.
40. Han G, Cho M, Nam G, et al. The effects on muscle strength and visual analog scale pain of aquatic therapy for individuals with low back pain. J Phys Ther Sci 23: 57–60, 2011.
41. Heuch I, Hagen K, Heuch I, Ø Nygaard, Zwart JA. The impact of body mass index on the prevalence of low back pain: The HUNT study. Spine 35: 764–768, 2010.
42. Hoeger WW, Hopkins DR. A comparison of the sit and reach and the modified sit and reach in the measurement of flexibility in women. Res Q Exerc Sport 63: 191–195, 1992.
43. Hopkins WG, Marshall SW, Batterham AM, Hanin J. Progressive statistics for studies in sports medicine and exercise science. Med Sci Sports Exerc 41: 3–13, 2009.
44. Irandoust K, Taheri M. The effects of aquatic exercise on body composition and nonspecific low back pain in elderly males. J Phys Ther Sci 27: 433–435, 2015.
45. Jackson JK, Shepherd TR, Kell RT. The influence of periodized resistance training on recreationally active males with chronic nonspecific low back pain. J Strength Cond Res 25: 242–251, 2011.
46. Johnson SR, Keyan Z, Rosario ER. Effects of aquatic therapy on functional mobility and strength, fall risk, and self-reported disability in individuals with low back pain. J Aquat Phys Ther 24: 22–31, 2016.
47. Kamioka H, Tsutani K, Okuizumi H, et al. Effectiveness of aquatic exercise and balneotherapy: A summary of systematic reviews based on randomized controlled trials of water immersion therapies. J Epidemiol 20: 2–12, 2010.
48. Kargarfard M, Dehghadani M, Ghias R. The effect of aquatic exercise therapy on muscle strength and joint's range of motion in hemophilia patients. Int J Prev Med 4: 50–56, 2013.
49. Karvonen MJ, Kentala E, Mustala O. The effects of training on heart rate; a longitudinal study. Ann Med Exp Biol Fenn 35: 307–315, 1957.
50. Keane LG. Comparing AquaStretch with supervised land based stretching for chronic lower back pain. J Bodyw Mov Ther 21: 297–305, 2017.
51. Kell RT, Risi AD, Barden JM. The response of persons with chronic nonspecific low back pain to three different volumes of periodized musculoskeletal rehabilitation. J Strength Cond Res 25: 1052–1064, 2011.
52. Kim B, Yim J. Core stability and hip exercises improve physical function and activity in patients with non-specific low back pain: A randomized controlled trial. Tohoku J Exp Med 251: 193–206, 2020.
53. Koes BW, van Tulder MW, Thomas S. Diagnosis and treatment of low back pain. BMJ 332: 1430–1434, 2006.
54. Kunzmann U, Little TD, Smith J. Is age-related stability of subjective well-being a paradox? Cross-sectional and longitudinal evidence from the Berlin aging study. Psychol Aging 15: 511–526, 2000.
55. Lopes TJA, Simic M, Chia L, et al. Trunk endurance, posterior chain flexibility, and previous history of musculoskeletal pain predict overuse low back and lower extremity injury: A prospective cohort study of 545 Navy Cadets. J Sci Med Sport 24: 555–560, 2021.
56. Luo X, George ML, Kakouras I, et al. Reliability, validity, and responsiveness of the short form 12-item survey (SF-12) in patients with back pain. Spine 28: 1739–1745, 2003.
57. Maher C, Underwood M, Buchbinder R. Non-specific low back pain. Lancet 389: 736–747, 2017.
58. Mayer S, Spickschen J, Stein KV, Crevenna R, Dorner TE, Simon J. The societal costs of chronic pain and its determinants: The case of Austria. PLoS One 14: e0213889, 2019.
59. Mirmoezzi M, Irandoust K, H'mida C, et al. Efficacy of hydrotherapy treatment for the management of chronic low back pain. Ir J Med Sci 190: 1413–1421, 2021.
60. Moran J, Clark CCT, Ramirez-Campillo R, Davies MJ, Drury B. A meta-analysis of plyometric training in female youth: Its efficacy and shortcomings in the literature. J Strength Cond Res 33: 1996–2008, 2019.
61. Moran J, Ramirez-Campillo R, Granacher U. Effects of jumping exercise on muscular power in older adults: A meta-analysis. Sports Med 48: 2843–2857, 2018.
62. Moran J, Sandercock G, Ramirez-Campillo R, Clark CCT, Fernandes JFT, Drury B. A meta-analysis of resistance training in female youth: Its effect on muscular strength, and shortcomings in the literature. Sports Med 48: 1661–1671, 2018.
63. Moran J, Sandercock GR, Ramírez-Campillo R, Meylan C, Collison J, Parry DA. A meta-analysis of maturation-related variation in adolescent boy athletes' adaptations to short-term resistance training. J Sports Sci 35: 1041–1051, 2017.
64. Morelhão PK, Andersen ML, Tufik S, Pinto RZ. Letter to the editor about the article 'aquatic exercises in the treatment of low back pain: A systematic review of the literature and meta-analysis of eight studies. Am J Phys Med Rehabil 97: 934–935, 2018.
65. Morris P, Ali K, Merritt M, Pelletier J, Macedo LG. A systematic review of the role of inflammatory biomarkers in acute, subacute and chronic non-specific low back pain. BMC Musculoskelet Disord 21: 142, 2020.
66. National Guideline Centre (UK). Low Back Pain and Sciatica in Over 16s: Assessment and Management. London, UK: National Institute for Health and Care Excellence, 2016.
67. Nemcić T, Budisin V, Vrabec-Matković D, Grazio S. Comparison of the effects of land-based and water-based therapeutic exercises on the range of motion and physical disability in patients with chronic low-back pain: Single-blinded randomized study. Acta Clin Croat 52: 321–327, 2013.
68. Nijs J, Leysen L, Vanlauwe J, et al. Treatment of central sensitization in patients with chronic pain: Time for change? Expert Opin Pharmacother 20: 1961–1970, 2019.
69. Ostelo RW, Deyo RA, Stratford P, et al. Interpreting change scores for pain and functional status in low back pain: Towards international consensus regarding minimal important change. Spine 33: 90–94, 2008.
70. Owen PJ, Miller CT, Mundell NL, et al. Which specific modes of exercise training are most effective for treating low back pain? Network meta-analysis. Br J Sports Med 54: 1279–1287, 2020.
71. Page MJ, McKenzie JE, Bossuyt PM, et al. The PRISMA 2020 statement: An updated guideline for reporting systematic reviews. J Clin Epidemiol 134: 178–189, 2021.
72. Perret C, Poiraudeau S, Fermanian J, Colau MM, Benhamou MA, Revel M. Validity, reliability, and responsiveness of the fingertip-to-floor test. Arch Phys Med Rehabil 82: 1566–1570, 2001.
73. Reichert T, Costa RR, Barroso BM, da Rocha VMB, Delevatti RS, Kruel LFM. Aquatic training in upright position as an alternative to improve blood pressure in adults and elderly: A systematic review and meta-analysis. Sports Med 48: 1727–1737, 2018.
74. Roland M, Morris R. A study of the natural history of back pain. Part I: Development of a reliable and sensitive measure of disability in low-back pain. Spine 8: 141–144, 1983.
75. Sawant R, Shinde S. Effect of hydrotherapy based exercises for chronic nonspecific low back pain. Indian J Phys Occup Ther 13: 133, 2019.
76. Scherr J, Wolfarth B, Christle JW, Pressler A, Wagenpfeil S, Halle M. Associations between Borg's rating of perceived exertion and physiological measures of exercise intensity. Eur J Appl Physiol 113: 147–155, 2013.
77. Searle A, Spink M, Ho A, Chuter V. Exercise interventions for the treatment of chronic low back pain: A systematic review and meta-analysis of randomised controlled trials. Clin Rehabil 29: 1155–1167, 2015.
78. Shi L, Lin L. The trim-and-fill method for publication bias: Practical guidelines and recommendations based on a large database of meta-analyses. Medicine (Baltimore) 98: e15987, 2019.
79. Shi Z, Zhou H, Lu L, et al. Aquatic exercises in the treatment of low back pain: A systematic review of the literature and meta-analysis of eight studies. Am J Phys Med Rehabil 97: 116–122, 2018.
80. Shinohara Y, Wakaizumi K, Ishikawa A, et al. Improvement in disability mediates the effect of self-efficacy on pain relief in chronic low back pain patients with exercise therapy. Pain Res Manag 2022: 4203138, 2022.
81. Shiri R, Karppinen J, Leino-Arjas P, Solovieva S, Viikari-Juntura E. The association between obesity and low back pain: A meta-analysis. Am J Epidemiol 171: 135–154, 2010.
82. Sjogren T, Long N, Storay I, Smith J. Group hydrotherapy versus group land-based treatment for chronic low back pain. Physiother Res Int 2: 212–222, 1997.
83. Skrede T, Steene-Johannessen J, Anderssen SA, Resaland GK, Ekelund U. The prospective association between objectively measured sedentary time, moderate-to-vigorous physical activity and cardiometabolic risk factors in youth: A systematic review and meta-analysis. Obes Rev 20: 55–74, 2019.
84. Smart NA, Waldron M, Ismail H, et al. Validation of a new tool for the assessment of study quality and reporting in exercise training studies: TESTEX. Int J Evid Based Healthc 13: 9–18, 2015.
85. Stochkendahl MJ, Kjaer P, Hartvigsen J, et al. National Clinical Guidelines for non-surgical treatment of patients with recent onset low back pain or lumbar radiculopathy. Eur Spine J 27: 60–75, 2018.
86. Tjøsvoll SO, Mork PJ, Iversen VM, Rise MB, Fimland MS. Periodized resistance training for persistent non-specific low back pain: A mixed methods feasibility study. BMC Sports Sci Med Rehabil 12: 30, 2020.
87. Treede RD, Rief W, Barke A, et al. A classification of chronic pain for ICD-11. Pain 156: 1003–1007, 2015.
88. Tsuritani I, Honda R, Noborisaka Y, Ishida M, Ishizaki M, Yamada Y. Impact of obesity on musculoskeletal pain and difficulty of daily movements in Japanese middle-aged women. Maturitas 42: 23–30, 2002.
89. Vanti C, Andreatta S, Borghi S, Guccione AA, Pillastrini P, Bertozzi L. The effectiveness of walking versus exercise on pain and function in chronic low back pain: A systematic review and meta-analysis of randomized trials. Disabil Rehabil 41: 622–632, 2019.
90. Verbrugghe J, Agten A, Stevens S, et al. Exercise intensity matters in chronic nonspecific low back pain rehabilitation. Med Sci Sports Exerc 51: 2434–2442, 2019.
91. Verbrugghe J, Agten A, Stevens S, et al. High intensity training to treat chronic nonspecific low back pain: Effectiveness of various exercise modes. J Clin Med 9: 2401, 2020.
92. Waddell G, Newton M, Henderson I, Somerville D, Main CJ. A Fear-Avoidance Beliefs Questionnaire (FABQ) and the role of fear-avoidance beliefs in chronic low back pain and disability. Pain 52: 157–168, 1993.
93. Waller B, Lambeck J, Daly D. Therapeutic aquatic exercise in the treatment of low back pain: A systematic review. Clin Rehabil 23: 3–14, 2009.
94. Wasser JG, Vasilopoulos T, Zdziarski LA, Vincent HK. Exercise benefits for chronic low back pain in overweight and obese individuals. PM R 9: 181–192, 2017.
95. Wettstein M, Eich W, Bieber C, Tesarz J. Pain intensity, disability, and quality of life in patients with chronic low back pain: Does age matter? Pain Med 20: 464–475, 2019.
96. Wewege MA, Booth J, Parmenter BJ. Aerobic vs. resistance exercise for chronic non-specific low back pain: A systematic review and meta-analysis. J Back Musculoskelet Rehabil 31: 889–899, 2018.
97. Woolf AD, Pfleger B. Burden of major musculoskeletal conditions. Bull World Health Organ 81: 646–656, 2003.
98. Wright A, Hannon J, Hegedus EJ, Kavchak AE. Clinimetrics corner: A closer look at the minimal clinically important difference (MCID). J Man Manip Ther 20: 160–166, 2012.
99. Wright LJ, Schur E, Noonan C, Ahumada S, Buchwald D, Afari N. Chronic pain, overweight, and obesity: Findings from a community-based twin registry. J Pain 11: 628–635, 2010.
100. Yalfani A, Raeisi Z, Koumasian Z. Effects of eight-week water versus mat pilates on female patients with chronic nonspecific low back pain: Double-blind randomized clinical trial. J Bodyw Mov Ther 24: 70–75, 2020.
101. Yozbatiran N, Yildirim Y, Parlak B. Effects of fitness and aquafitness exercises on physical fitness in patients with chronic low back pain. Pain Clin 16: 35–42, 2004.